W dziedzinie zdrowia psychicznego często spotykamy się z różnymi terminami, które bywają używane zamiennie, choć w rzeczywistości odnoszą się do odmiennych stanów. Jednym z najczęstszych źródeł nieporozumień jest rozróżnienie między zaburzeniem osobowości a chorobą psychiczną. Ten artykuł ma na celu klarowne wyjaśnienie tych pojęć, wskazanie kluczowych różnic w ich genezie, przebiegu i leczeniu, a także omówienie zmian wprowadzonych przez nową klasyfikację ICD-11, co jest niezwykle ważne dla każdego, kto chce lepiej zrozumieć siebie lub bliską osobę.
Zaburzenie osobowości a choroba psychiczna kluczowe różnice w diagnozie i leczeniu.
- Zaburzenia osobowości to utrwalone, sztywne wzorce myślenia i zachowania, które ujawniają się w okresie dorastania i są stabilne w czasie.
- Choroby psychiczne często mają charakter epizodyczny, z okresami zaostrzeń i remisji (np. depresja, schizofrenia).
- W zaburzeniach osobowości wzorce są często ego-syntoniczne (postrzegane jako część siebie), w chorobach psychicznych objawy są zazwyczaj ego-dystoniczne (odczuwane jako obce i problematyczne).
- Podstawą leczenia zaburzeń osobowości jest długoterminowa psychoterapia, natomiast w chorobach psychicznych często kluczowa jest farmakoterapia (wspierana psychoterapią).
- Nowa klasyfikacja ICD-11 rewolucjonizuje diagnozę zaburzeń osobowości, odchodząc od sztywnych typów na rzecz opisu nasilenia i dominujących cech.
Zaburzenie osobowości a choroba psychiczna: Czas na jasne odpowiedzi
Zacznijmy od podstaw: choć zaburzenia osobowości są formalnie klasyfikowane jako zaburzenia psychiczne w międzynarodowych systemach diagnostycznych, takich jak ICD-10 czy DSM-5, w języku potocznym, a nawet w pewnym stopniu klinicznym, często rozróżnia się je od "chorób psychicznych" w tradycyjnym rozumieniu, takich jak schizofrenia czy choroba afektywna dwubiegunowa. Osobiście uważam, że to rozróżnienie wynika częściowo z historycznego postrzegania i niestety, z utrzymującej się stygmatyzacji. Termin "choroba psychiczna" bywa postrzegany jako bardziej obciążający, co skłania do preferowania bardziej neutralnego określenia "zaburzenie psychiczne" w nowszych klasyfikacjach i dyskursie publicznym.Prawidłowe rozróżnienie tych pojęć jest absolutnie kluczowe z kilku powodów. Po pierwsze, umożliwia precyzyjną diagnozę, która jest fundamentem skutecznego leczenia. Po drugie, pozwala na skuteczne planowanie terapii, ponieważ metody interwencji różnią się znacząco w zależności od tego, czy mamy do czynienia z utrwalonym wzorcem osobowości, czy z epizodycznym stanem chorobowym. Po trzecie, wiedza ta pomaga w redukcji stygmatyzacji, uświadamiając, że nie każdy problem psychiczny jest "chorobą" w sensie, który często budzi lęk i uprzedzenia. Wreszcie, co dla mnie jako specjalisty jest najważniejsze, daje pacjentowi lepsze zrozumienie własnego stanu, co jest pierwszym krokiem do akceptacji i podjęcia aktywnej roli w procesie zdrowienia.
Czym tak naprawdę jest zaburzenie osobowości? Fundamenty, które musisz znać
Zaburzenie osobowości to, najprościej mówiąc, utrwalony, nieelastyczny i głęboko zakorzeniony wzorzec myślenia, odczuwania i zachowania, który znacząco odbiega od norm kulturowych i prowadzi do cierpienia lub upośledzenia funkcjonowania w różnych obszarach życia. Nie jest to więc coś, co "przychodzi i odchodzi", ale raczej stały element struktury psychicznej osoby.
Kluczowe cechy zaburzeń osobowości to ich trwałość i sztywność. Ujawniają się one najpóźniej w okresie dorastania lub wczesnej dorosłości i są stabilne w czasie, wpływając na praktycznie każdy aspekt życia osoby od relacji interpersonalnych, przez funkcjonowanie zawodowe, aż po samoocenę i sposób radzenia sobie ze stresem. Ważnym pojęciem jest tu ego-syntoniczność. Oznacza to, że osoba z zaburzeniem osobowości często postrzega swoje wzorce zachowań, myśli czy emocji jako integralną część siebie, jako "to, kim jestem". Może nie dostrzegać ich jako problemu, a raczej jako cechy charakteru, co utrudnia motywację do zmiany i podjęcie terapii.
Według klasyfikacji ICD-10, którą nadal stosujemy w Polsce, wyróżnia się kilka głównych typów zaburzeń osobowości. Należą do nich:
- Paranoidalne zaburzenie osobowości
- Schizoidalne zaburzenie osobowości
- Dyssocjalne zaburzenie osobowości
- Chwiejne emocjonalnie zaburzenie osobowości (typu borderline)
- Histrioniczne zaburzenie osobowości
- Narcystyczne zaburzenie osobowości
- Unikające zaburzenie osobowości
- Zależne zaburzenie osobowości
- Obsesyjno-kompulsyjne zaburzenie osobowości
Warto jednak zaznaczyć, że to podejście kategoryczne jest stopniowo zmieniane przez nowsze klasyfikacje, o czym opowiem za chwilę.
A czym w takim razie jest choroba psychiczna? Zrozumienie drugiej strony medalu
W kontraście do zaburzeń osobowości, "choroba psychiczna" (w kontekście potocznego rozróżnienia) często charakteryzuje się epizodycznym przebiegiem, z wyraźnym początkiem objawów, okresami zaostrzeń i remisji. Objawy w chorobach psychicznych są zazwyczaj ego-dystoniczne pacjent odczuwa je jako obce, niechciane, jako coś, co "mu się przydarza" i co zaburza jego normalne funkcjonowanie. To właśnie ta obcość objawów jest często źródłem ogromnego cierpienia i motywacji do szukania pomocy.
Typowe choroby psychiczne, które wpisują się w to rozumienie, to na przykład schizofrenia, charakteryzująca się zaburzeniami myślenia, percepcji i emocji; choroba afektywna dwubiegunowa, z jej cyklami manii i depresji; czy ciężka depresja, objawiająca się głębokim smutkiem, utratą zainteresowań i energii. Do tej kategorii zaliczamy również zaburzenia lękowe, takie jak zespół lęku panicznego czy fobia społeczna. Ich przebieg, objawy i postrzeganie przez pacjenta różnią się od zaburzeń osobowości właśnie ze względu na epizodyczność i ego-dystoniczny charakter. Pacjent często pamięta okresy "przed chorobą" i pragnie do nich wrócić, co jest rzadziej spotykane w przypadku zaburzeń osobowości, gdzie wzorce są głęboko zakorzenione w tożsamości.
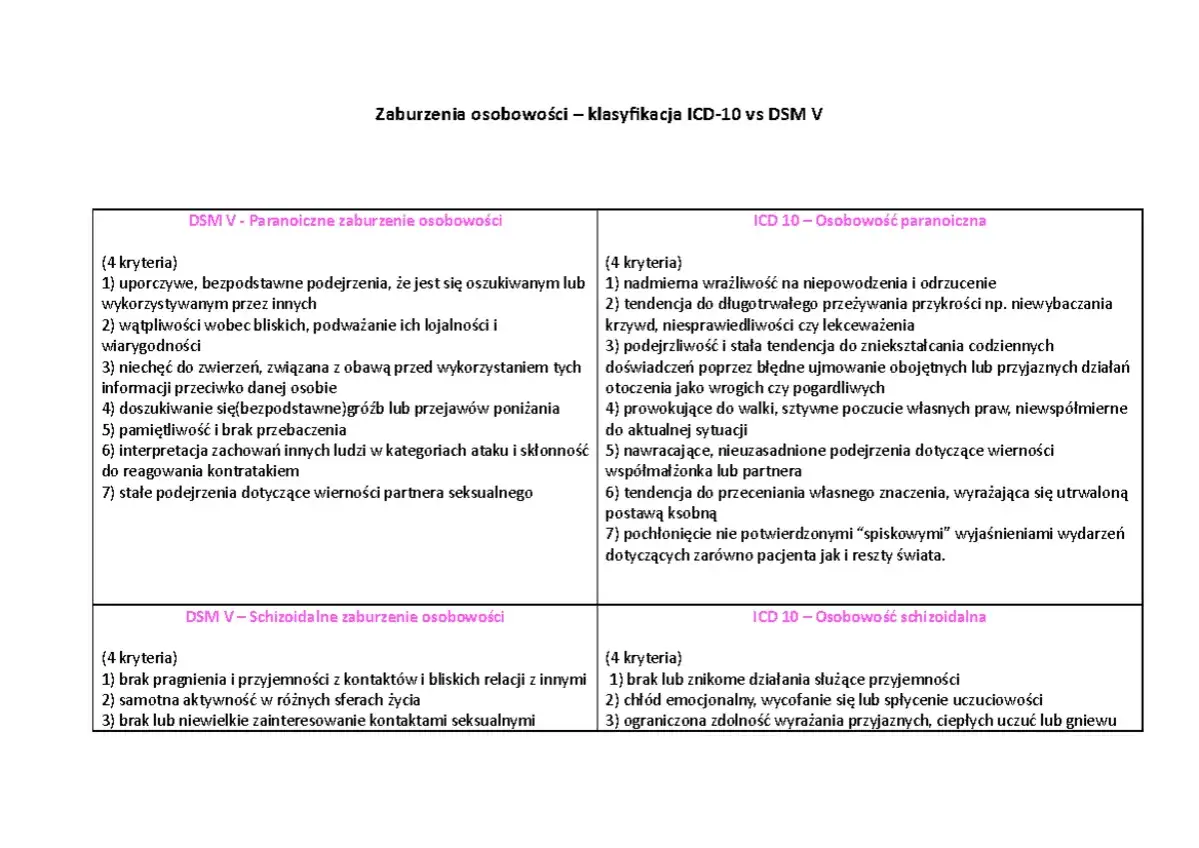
Najważniejsze różnice w pigułce: Porównanie, które wszystko wyjaśnia
Podsumowując, kluczowe różnice między zaburzeniami osobowości a chorobami psychicznymi można sprowadzić do kilku punktów. Zaburzenia osobowości mają stabilny, utrwalony charakter, kształtują się od wczesnego wieku i są stałym elementem funkcjonowania. Choroby psychiczne natomiast często mają charakter epizodyczny, z wyraźnym początkiem, okresami zaostrzeń i remisji, co oznacza, że objawy mogą ustępować na jakiś czas.
Jak już wspomniałam, fundamentalną różnicą jest również stosunek osoby do swoich objawów. W zaburzeniach osobowości obserwujemy często ego-syntoniczność osoba nie postrzega swoich wzorców jako problemu, a raczej jako część siebie. To może sprawiać, że trudniej jej dostrzec potrzebę zmiany. Z kolei w wielu chorobach psychicznych objawy są ego-dystoniczne są odczuwane jako obce, niechciane i źródło cierpienia, co zazwyczaj motywuje do szukania pomocy i leczenia.
Różnice te przekładają się również na główne metody leczenia. W przypadku zaburzeń osobowości podstawą jest długoterminowa psychoterapia (np. dialektyczno-behawioralna, psychodynamiczna, terapia schematów), która koncentruje się na zmianie utrwalonych wzorców myślenia i zachowania. Farmakoterapia pełni tu rolę wspomagającą, łagodząc konkretne objawy. Natomiast w wielu chorobach psychicznych, takich jak schizofrenia czy choroba afektywna dwubiegunowa, farmakoterapia jest często podstawową formą leczenia, choć zazwyczaj łączoną z psychoterapią, która wspiera pacjenta w radzeniu sobie z chorobą i jej konsekwencjami.
Rewolucja w diagnozie: Jak nowa klasyfikacja ICD-11 zmienia wszystko w Polsce?
Nowa Międzynarodowa Klasyfikacja Chorób ICD-11, której pełne wdrożenie w Polsce planowane jest do końca 2026 roku, wprowadza prawdziwą rewolucję w diagnozowaniu zaburzeń osobowości. Odchodzi ona od sztywnych, kategorycznych typów zaburzeń osobowości, takich jak "borderline" czy "narcystyczne", na rzecz znacznie bardziej wymiarowego podejścia. To zmiana, na którą wielu specjalistów, w tym ja, czekało z niecierpliwością.
Zgodnie z nowym podejściem ICD-11, zamiast wielu odrębnych diagnoz, stawia się jedną ogólną diagnozę: "zaburzenie osobowości". Następnie określa się stopień jego nasilenia (lekkie, umiarkowane, ciężkie) oraz opisuje dominujące, nieadaptacyjne cechy, które charakteryzują daną osobę. Te cechy to między innymi: negatywna afektywność (skłonność do negatywnych emocji), dyssocjalność (brak empatii, lekceważenie norm), anankastia (perfekcjonizm, sztywność), odłączenie (wycofanie społeczne, trudności w nawiązywaniu relacji) oraz rozhamowanie (impulsywność, brak kontroli). To podejście pozwala na znacznie bardziej spersonalizowany i precyzyjny opis funkcjonowania pacjenta.
Korzyści z nowego podejścia ICD-11 są liczne:
- Mniejsza stygmatyzacja: Odchodzenie od etykietowania konkretnymi "typami" może zmniejszyć obciążenie społeczne związane z diagnozą.
- Bardziej elastyczne i spersonalizowane podejście: Diagnoza lepiej odzwierciedla indywidualne cechy i potrzeby pacjenta, co ułatwia dostosowanie terapii.
- Lepsze odzwierciedlenie złożoności ludzkiej psychiki: Rzeczywistość psychiczna jest często bardziej płynna niż sztywne kategorie, a nowe podejście lepiej oddaje tę złożoność.
- Ułatwienie badań i komunikacji: Standardyzacja opisu cech może usprawnić komunikację między specjalistami i prowadzenie badań naukowych.
Jak wygląda proces diagnozy i leczenia w praktyce?
Proces diagnostyczny zaburzeń osobowości jest złożony i wymaga doświadczenia zarówno psychiatry, jak i psychologa. Nie jest to szybka procedura. Opiera się na wnikliwym wywiadzie z pacjentem, który obejmuje historię życia, relacji, doświadczeń z dzieciństwa i dorastania. Czasem, za zgodą pacjenta, przeprowadza się również wywiad z jego bliskimi, aby uzyskać pełniejszy obraz funkcjonowania. Często stosuje się również specjalistyczne testy psychologiczne, takie jak MMPI-2, które pomagają w obiektywnej ocenie cech osobowości. Co ważne, diagnozę zaburzenia osobowości stawia się u osób dorosłych, ponieważ osobowość jest w pełni ukształtowana dopiero po okresie dojrzewania.
Jak już wspomniałam, długoterminowa psychoterapia jest podstawową i kluczową metodą leczenia zaburzeń osobowości. Nie ma tu "szybkich pigułek" na zmianę utrwalonych wzorców. Terapie takie jak dialektyczno-behawioralna (DBT), psychodynamiczna czy terapia schematów koncentrują się na głębokiej pracy nad rozumieniem siebie, zmianą nieadaptacyjnych schematów myślenia i zachowania, nauką radzenia sobie z trudnymi emocjami i budowaniem zdrowszych relacji. To proces wymagający zaangażowania, cierpliwości i czasu, ale niezwykle skuteczny.
Rola farmakoterapii w zaburzeniach osobowości jest wspomagająca. Leki nie leczą samego zaburzenia osobowości, ale mogą skutecznie łagodzić konkretne, często bardzo uciążliwe objawy, takie jak intensywny lęk, impulsywność, gwałtowne wahania nastroju czy objawy depresyjne, które często współwystępują. Dzięki temu pacjent jest w stanie lepiej funkcjonować i efektywniej uczestniczyć w psychoterapii.

Życie z diagnozą: Jak radzić sobie na co dzień i walczyć ze stygmatyzacją?
Niestety, wokół zaburzeń osobowości, zwłaszcza typu borderline, narosło wiele szkodliwych mitów, które utrudniają zarówno osobom z diagnozą, jak i ich bliskim, funkcjonowanie i szukanie pomocy. Musimy je obalać:
- Mit: Osoby z zaburzeniem borderline są manipulacyjne. Rzeczywistość: Ich zachowania często wynikają z ogromnego cierpienia, lęku przed porzuceniem i braku umiejętności radzenia sobie z emocjami, a nie z intencji manipulacji.
- Mit: Zaburzeń osobowości nie da się leczyć. Rzeczywistość: To nieprawda! Długoterminowa, intensywna psychoterapia przynosi bardzo dobre rezultaty i pozwala na znaczącą poprawę jakości życia.
- Mit: To "trudni pacjenci", którzy tylko marnują czas terapeutów. Rzeczywistość: To pacjenci, którzy potrzebują specyficznego podejścia i dużo wsparcia, a ich "trudność" często wynika z głębokiego bólu i traum.
Edukacja jest kluczowa w walce ze stygmatyzacją. Im więcej wiemy, tym mniej się boimy i tym bardziej jesteśmy w stanie wspierać.
Jeśli masz bliską osobę z zaburzeniem osobowości, oto kilka praktycznych wskazówek, jak możesz ją wspierać:
- Empatia i cierpliwość: Zrozumienie, że zachowania wynikają z wewnętrznego cierpienia, a nie ze złej woli, jest fundamentalne. Proces zmiany jest długi.
- Stawianie zdrowych granic: Wspieranie nie oznacza pozwalania na wszystko. Ważne jest, aby dbać o własne dobro i stawiać jasne, konsekwentne granice.
- Zachęcanie do terapii i jej kontynuowania: To najważniejsze, co możesz zrobić. Pomóż znaleźć odpowiedniego specjalistę i motywuj do regularnych spotkań.
- Edukacja: Samodzielne zdobywanie wiedzy o zaburzeniu pomaga lepiej zrozumieć zachowania bliskiej osoby i skuteczniej reagować.
- Szukanie wsparcia dla siebie: Bycie blisko osoby z zaburzeniem osobowości jest wyzwaniem. Grupy wsparcia dla rodzin lub indywidualna terapia mogą być nieocenione.
Chcę podkreślić, że z odpowiednią terapią i wsparciem osoby z zaburzeniami osobowości mogą znacząco poprawić swoje funkcjonowanie, jakość życia i osiągnąć stabilność. To proces długotrwały, pełen wyzwań, ale możliwy do osiągnięcia. Nigdy nie traćmy nadziei i zawsze szukajmy profesjonalnej pomocy.

