Zaburzenia osobowości to złożone i trwałe wzorce myślenia, odczuwania i zachowania, które znacząco odbiegają od społecznie akceptowanych norm, prowadząc do cierpienia i poważnych trudności w codziennym funkcjonowaniu. Zrozumienie tego tematu jest niezwykle ważne, ponieważ pozwala nie tylko lepiej poznać siebie, ale także budować zdrowsze relacje z innymi. W tym artykule, jako Julia Michalska, postaram się dostarczyć kompleksowej i rzetelnej wiedzy na temat tych zaburzeń, ich typów, przyczyn oraz dostępnych metod diagnozy i leczenia w Polsce.
Zaburzenia osobowości to trwałe wzorce zachowań poznaj ich typy i charakterystykę
- Zaburzenia osobowości to sztywne i utrwalone wzorce myślenia, odczuwania i zachowania, które znacząco odbiegają od norm kulturowych, prowadząc do cierpienia lub trudności w codziennym funkcjonowaniu.
- Ich rozwój jest wynikiem złożonej interakcji czynników genetycznych, biologicznych i środowiskowych, takich jak traumy z dzieciństwa czy zaniedbania.
- Klasyfikacja DSM-5 wyróżnia 10 typów zaburzeń, pogrupowanych w trzy wiązki (A, B, C), opisując specyficzne objawy każdego z nich.
- Nowa klasyfikacja ICD-11 odchodzi od sztywnych kategorii, skupiając się na ocenie nasilenia problemu i dominujących wymiarach cech, co ma na celu bardziej spersonalizowaną terapię.
- Sygnały ostrzegawcze to chroniczne problemy w relacjach, intensywne wahania nastroju, impulsywność oraz uczucie pustki.
- Diagnozę stawia psychiatra lub psycholog, a podstawą leczenia jest długoterminowa psychoterapia, wspomagana farmakoterapią w łagodzeniu objawów towarzyszących.

Zaburzenia osobowości: poznaj kluczowe różnice
Zanim zagłębimy się w szczegółowe typy zaburzeń osobowości, kluczowe jest zrozumienie, czym one właściwie są i jak odróżnić je od zwykłych cech charakteru czy chwilowych trudności życiowych. W mojej praktyce często spotykam się z myleniem tych pojęć, co może prowadzić do nieporozumień i nieadekwatnych reakcji.
To nie tylko "trudny charakter": definicja zaburzeń osobowości
Zaburzenia osobowości to trwałe i sztywne wzorce myślenia, odczuwania i zachowania, które znacząco odbiegają od norm kulturowych. Co istotne, wzorce te powodują subiektywne cierpienie u osoby dotkniętej zaburzeniem lub prowadzą do poważnych trudności w jej funkcjonowaniu społecznym i zawodowym. Zazwyczaj ujawniają się już w okresie późnego dzieciństwa lub adolescencji i utrzymują się przez całe dorosłe życie, stając się integralną częścią sposobu, w jaki dana osoba doświadcza siebie i świata.
Jak odróżnić trwały wzorzec od chwilowego kryzysu psychicznego?
Kluczową różnicą między zaburzeniem osobowości a chwilowym kryzysem psychicznym czy po prostu "trudnym charakterem" jest stabilność, wszechobecność i sztywność wzorców zachowania. Kryzys psychiczny jest zazwyczaj reakcją na konkretne wydarzenie lub stresor i ma charakter przejściowy. Cechy charakteru, choć mogą być wyraziste, nie prowadzą do tak znaczących i chronicznych trudności w wielu sferach życia. W przypadku zaburzeń osobowości, te problematyczne wzorce są głęboko zakorzenione, niezmienne i wpływają na niemal każdy aspekt funkcjonowania osoby, od relacji po pracę czy sposób postrzegania siebie. Nie są to więc sporadyczne problemy, lecz stały sposób bycia.
Skąd się biorą? O złożonych przyczynach słów kilka (geny, środowisko, biologia)
Rozwój zaburzeń osobowości jest wynikiem złożonej interakcji wielu czynników. Nie ma jednej prostej przyczyny, a raczej mozaika wpływów, które kształtują te trwałe wzorce. Wśród nich wymienia się czynniki genetyczne badania wskazują na dziedziczną predyspozycję do niektórych typów zaburzeń. Równie ważne są czynniki biologiczne, takie jak nieprawidłowości w układzie neuroprzekaźników w mózgu, które mogą wpływać na regulację emocji czy impulsywność. Jednakże, nie można pominąć roli środowiska. Traumatyczne doświadczenia z dzieciństwa, takie jak przemoc fizyczna, emocjonalna czy seksualna, zaniedbanie emocjonalne, czy wychowanie w dysfunkcyjnej rodzinie, gdzie brakuje stabilności i bezpieczeństwa, są często wskazywane jako silne czynniki ryzyka. To właśnie te wczesne doświadczenia mogą kształtować nieadaptacyjne schematy myślenia i zachowania, które z czasem utrwalają się w postaci zaburzenia osobowości.
Przewodnik po zaburzeniach osobowości według klasyfikacji DSM-5
W mojej pracy często posługuję się klasyfikacją DSM-5 (Diagnostic and Statistical Manual of Mental Disorders, 5th Edition), która jest jednym z najczęściej używanych systemów diagnostycznych na świecie. Wyróżnia ona 10 specyficznych zaburzeń osobowości, pogrupowanych w trzy wiązki, co ułatwia zrozumienie ich różnorodności i wspólnych cech. Przyjrzyjmy się im bliżej.
Wiązka A: Świat widziany inaczej (osobowości dziwaczno-ekscentryczne)
Wiązka A obejmuje zaburzenia osobowości, które charakteryzują się dziwacznymi, ekscentrycznymi zachowaniami i myśleniem. Osoby z tej grupy często wydają się innym ludziom "odmienne", mają trudności w nawiązywaniu bliskich relacji i mogą prezentować nietypowe sposoby postrzegania rzeczywistości.
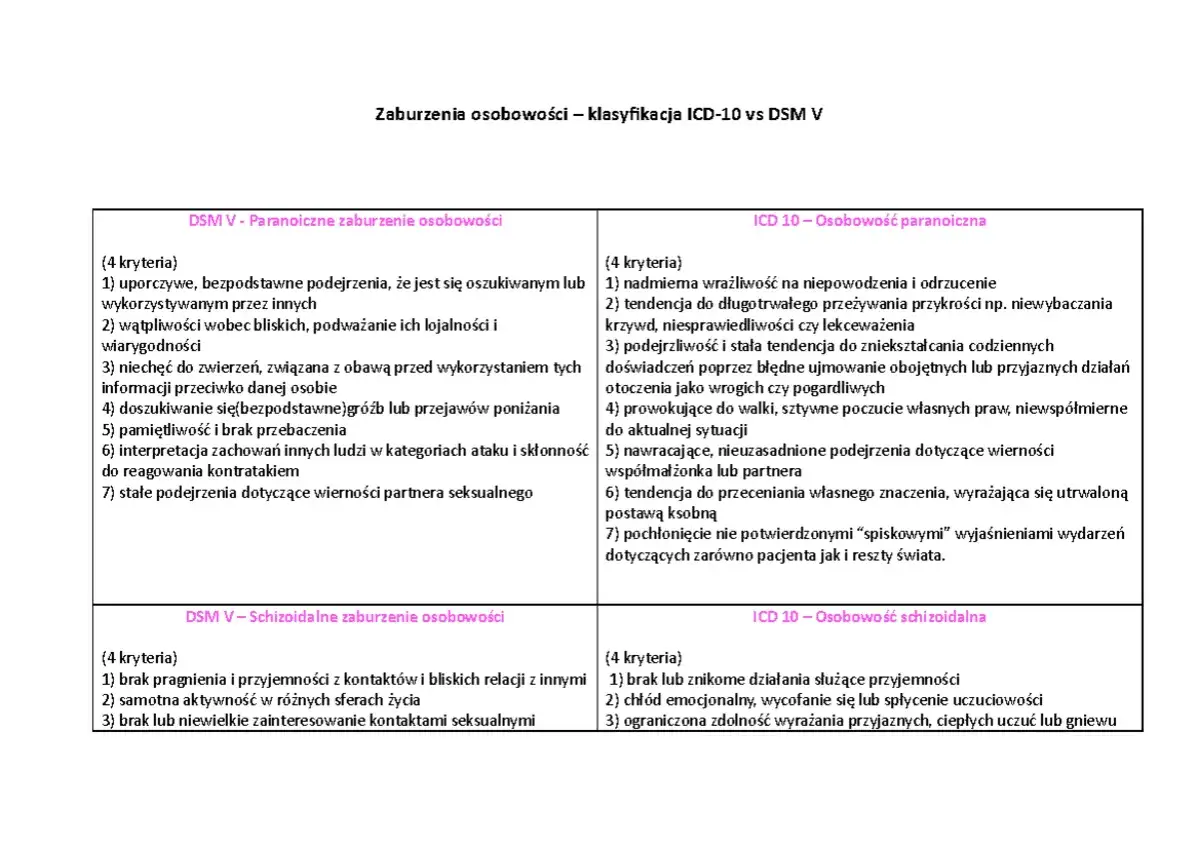
Osobowość paranoiczna: Gdy nieufność i podejrzliwość rządzą życiem
Osoby z osobowością paranoiczną cechuje wszechobecna nieufność i podejrzliwość wobec innych. Są przekonane, że motywy innych ludzi są złośliwe, nawet bez realnych podstaw. Często doszukują się ukrytych znaczeń w niewinnych komentarzach, są skłonne do pielęgnowania uraz i mają ogromne trudności w zaufaniu komukolwiek. To sprawia, że ich relacje są napięte i często naznaczone konfliktami.
Osobowość schizoidalna: Samotnicy z wyboru czy więźniowie własnego umysłu?
Osobowość schizoidalna charakteryzuje się dystansowaniem się od relacji społecznych i ograniczonym zakresem ekspresji emocjonalnej. Osoby te zazwyczaj nie pragną bliskich kontaktów, preferują samotność, a ich życie wewnętrzne jest często bogatsze niż interakcje z otoczeniem. Są obojętne na pochwały i krytykę, a ich reakcje emocjonalne wydają się spłaszczone lub nieobecne.Osobowość schizotypowa: Ekscentryczność, magiczne myślenie i lęk społeczny
Osobowość schizotypowa łączy w sobie cechy wiązki A z pewnymi elementami zbliżonymi do psychozy, choć nie jest to pełnoobjawowa psychoza. Osoby te doświadczają ostrego dyskomfortu w bliskich relacjach, mają zniekształcenia poznawcze i percepcyjne (np. dziwaczne przekonania, myślenie magiczne, idee odnoszące), a ich zachowanie często jest ekscentryczne. Mogą wierzyć w telekinezę, jasnowidzenie lub mieć dziwaczne manieryzmy.
Wiązka B: Emocjonalna burza i niestabilne relacje (osobowości dramatyczno-niezrównoważone)
Wiązka B to grupa zaburzeń, w których dominują dramatyczne, emocjonalne i niestabilne zachowania. Osoby z tej wiązki często mają burzliwe relacje, intensywne wahania nastroju i mogą wykazywać impulsywność.
Osobowość antyspołeczna: Brak empatii i lekceważenie norm społecznych
Osobowość antyspołeczna (często mylona z psychopatią czy socjopatią, choć te pojęcia mają nieco szerszy kontekst) charakteryzuje się lekceważeniem i naruszaniem praw innych. Osoby te często oszukują, manipulują, są impulsywne i nie odczuwają wyrzutów sumienia za swoje czyny. Mogą mieć historię problemów z prawem, trudności w utrzymaniu pracy i niestabilne relacje, często wykorzystując innych dla własnych korzyści.
Osobowość borderline (z pogranicza): Na krawędzi emocji, czyli niestabilność w relacjach i obrazie siebie
Osobowość borderline to jedno z najczęściej diagnozowanych i najbardziej złożonych zaburzeń. Charakteryzuje się niestabilnością w relacjach interpersonalnych, obrazie siebie i emocjach. Osoby te doświadczają intensywnych wahań nastroju, silnego lęku przed porzuceniem, co prowadzi do chaotycznych i burzliwych relacji. Często towarzyszy im znaczna impulsywność, autoagresja oraz chroniczne uczucie pustki.
Osobowość histrioniczna: W ciągłym poszukiwaniu uwagi i akceptacji
Osobowość histrioniczna wyróżnia się nadmierną emocjonalnością i poszukiwaniem uwagi. Osoby te często są teatralne w swoich zachowaniach, używają przesadnych gestów i mimiki. Ich relacje bywają powierzchowne, a zachowania nieadekwatne, często o charakterze uwodzicielskim, mające na celu przyciągnięcie uwagi otoczenia. Czują się niekomfortowo, gdy nie są w centrum zainteresowania.
Osobowość narcystyczna: Wielkościowe "ja" i ukryta kruchość
Osobowość narcystyczna charakteryzuje się wielkościowym poczuciem własnej ważności, potrzebą podziwu i brakiem empatii. Osoby te często są przekonane o swojej wyjątkowości, wymagają specjalnego traktowania i wykorzystują innych. Pod tą fasadą wielkości często kryje się jednak głęboka kruchość, niska samoocena i wrażliwość na krytykę, co w mojej ocenie jest kluczowe dla zrozumienia dynamiki tego zaburzenia.
Wiązka C: W pułapce lęku i obaw (osobowości lękowo-obawiające się)
Wiązka C obejmuje zaburzenia osobowości, w których dominują lęk, obawy i unikanie. Osoby z tej grupy często odczuwają chroniczny niepokój, są nadmiernie ostrożne i mają trudności w funkcjonowaniu z powodu lęku.
Osobowość unikająca: Pragnienie bliskości paraliżowane przez strach przed odrzuceniem
Osobowość unikająca charakteryzuje się zahamowaniem społecznym, poczuciem nieadekwatności i nadwrażliwością na negatywną ocenę. Osoby te pragną bliskości, ale strach przed odrzuceniem i krytyką jest tak silny, że prowadzi do unikania interakcji społecznych. Czują się nieatrakcyjne i gorsze od innych, co utrudnia im nawiązywanie i utrzymywanie relacji.
Osobowość zależna: Trudności z samodzielnością i potrzeba ciągłego wsparcia
Osobowość zależna cechuje się nadmierną potrzebą bycia zaopiekowanym, co prowadzi do uległych i przylegających zachowań. Osoby te mają trudności w samodzielnym podejmowaniu decyzji, potrzebują ciągłego wsparcia i aprobaty innych. Boją się separacji i samotności, co sprawia, że często pozostają w niezdrowych relacjach, byle tylko nie zostać same.
Osobowość anankastyczna (obsesyjno-kompulsyjna): Perfekcjonizm, kontrola i sztywne zasady
Osobowość anankastyczna (nie mylić z zaburzeniem obsesyjno-kompulsyjnym, choć mają wspólne cechy) charakteryzuje się zaabsorbowaniem porządkiem, perfekcjonizmem oraz kontrolą umysłową i interpersonalną. Osoby te są niezwykle sumienne, sztywne w swoich zasadach i wartościach, często kosztem elastyczności i otwartości. Mają trudności z delegowaniem zadań i często poświęcają relacje na rzecz pracy czy obowiązków.

ICD-11: nowe spojrzenie na diagnozę zaburzeń osobowości
Świat psychologii i psychiatrii nieustannie się rozwija. Najnowsza Międzynarodowa Klasyfikacja Chorób (ICD-11), która weszła w życie w 2022 roku, wprowadziła rewolucyjne zmiany w diagnozie zaburzeń osobowości. W mojej opinii, te zmiany mają ogromne znaczenie dla pacjentów, otwierając drogę do bardziej elastycznego i mniej stygmatyzującego podejścia.
Od sztywnych "etykietek" do oceny nasilenia problemu: Na czym polega rewolucja w ICD-11?
Rewolucja w klasyfikacji ICD-11 polega na odejściu od kategoryzowania sztywnych typów zaburzeń osobowości, takich jak te znane z DSM-5 czy poprzednich wersji ICD. Zamiast tego, ICD-11 skupia się na ocenie stopnia nasilenia problemu (lekkie, umiarkowane, ciężkie) oraz określeniu dominujących cech, czyli tzw. domen. To podejście ma na celu zmniejszenie stygmatyzacji, ponieważ pacjent nie otrzymuje już "etykietki" konkretnego zaburzenia, ale opis swojego funkcjonowania. Pozwala to również na lepsze dopasowanie terapii do indywidualnych potrzeb, zamiast stosowania uniwersalnych protokołów.
Pięć kluczowych wymiarów: Negatywna afektywność, zdystansowanie, dyssocjalność, odhamowanie i anankastyczność
W ICD-11 ocenia się zaburzenia osobowości w oparciu o pięć kluczowych wymiarów (domen) cech osobowości, a także specyficzny wzorzec borderline:
- Negatywna afektywność: Skłonność do doświadczania szerokiego zakresu negatywnych emocji, takich jak lęk, smutek, złość, poczucie winy, wstyd, oraz niestabilność emocjonalna.
- Zdystansowanie: Tendencja do unikania bliskich relacji, wycofywania się społecznego, braku zainteresowania interakcjami społecznymi i ograniczona ekspresja emocjonalna.
- Dyssocjalność: Wzorzec lekceważenia praw innych, egoizm, brak empatii, manipulacja, impulsywność i skłonność do zachowań antyspołecznych.
- Odhamowanie: Trudności w kontrolowaniu impulsów, podejmowanie ryzykownych decyzji, nieodpowiedzialność i skłonność do poszukiwania natychmiastowej gratyfikacji.
- Anankastyczność: Perfekcjonizm, sztywność, nadmierna potrzeba kontroli, pedanteria, trudności w podejmowaniu decyzji i skłonność do nadmiernego skupiania się na szczegółach.
- Wzorzec borderline: Dodatkowo, ICD-11 wyróżnia specyficzny wzorzec borderline, charakteryzujący się niestabilnością emocjonalną, problemami z tożsamością, impulsywnością i niestabilnymi relacjami.
Co to oznacza dla pacjenta? W kierunku bardziej spersonalizowanej terapii
Dla pacjenta zmiany wprowadzone w ICD-11 oznaczają przede wszystkim mniej stygmatyzujące podejście. Zamiast "być" borderline czy narcystycznym, osoba "ma" zaburzenie osobowości o określonym nasileniu i dominujących cechach. To subtelna, ale znacząca różnica, która może wpłynąć na samoocenę i chęć podjęcia leczenia. Co więcej, nowe podejście ma prowadzić do bardziej spersonalizowanej, elastycznej i skuteczniejszej terapii, która będzie lepiej odpowiadać indywidualnym potrzebom i profilowi cech pacjenta, zamiast sztywno dopasowywać go do określonej kategorii. Wierzę, że to krok w bardzo dobrym kierunku dla zdrowia psychicznego.
Sygnały ostrzegawcze: kiedy szukać pomocy specjalisty
Rozpoznanie pewnych sygnałów w swoim zachowaniu lub w zachowaniu bliskich jest kluczowe, aby w porę zwrócić się o profesjonalną pomoc. W mojej praktyce często widzę, jak długo ludzie zwlekają, zanim zdecydują się na konsultację, co niestety opóźnia proces leczenia. Pamiętajmy, że wczesna interwencja zawsze przynosi lepsze rezultaty.
Chroniczne problemy w relacjach: czy to może być coś więcej?
Jeśli zauważasz u siebie lub u kogoś bliskiego chroniczne trudności w budowaniu i utrzymywaniu stabilnych, satysfakcjonujących relacji interpersonalnych, może to być ważny sygnał ostrzegawczy. Powtarzające się konflikty, niemożność utrzymania przyjaźni, burzliwe związki partnerskie, poczucie izolacji lub trudności w zrozumieniu perspektywy innych mogą wskazywać na głębsze wzorce zachowań charakterystyczne dla zaburzeń osobowości. To nie są jednorazowe kłótnie, ale powtarzalny schemat, który znacząco wpływa na jakość życia.
Intensywne wahania nastroju i impulsywność, nad którymi tracisz kontrolę
Ekstremalne i intensywne wahania nastroju, które pojawiają się bez wyraźnej przyczyny i są trudne do opanowania, to kolejny sygnał. Jeśli odczuwasz nagłe przejścia od euforii do głębokiego smutku, złości czy lęku, i te stany znacząco wpływają na Twoje codzienne funkcjonowanie, warto to zbadać. Podobnie, trudności w kontrolowaniu impulsywnych zachowań takich jak kompulsywne wydawanie pieniędzy, ryzykowne zachowania seksualne, nadużywanie substancji, objadanie się czy wybuchy agresji które prowadzą do negatywnych konsekwencji, są silnym wskaźnikiem, że potrzebna jest profesjonalna pomoc.
Uczucie wewnętrznej pustki i niestabilny obraz samego siebie
Chroniczne uczucie wewnętrznej pustki, jakby czegoś brakowało w życiu, nawet gdy obiektywnie wszystko jest w porządku, to bardzo niepokojący sygnał. Często towarzyszy mu niestabilny i zmienny obraz samego siebie poczucie, że nie wiesz, kim jesteś, co jest dla Ciebie ważne, lub że Twoja tożsamość zmienia się w zależności od otoczenia. Te doświadczenia mogą świadczyć o potencjalnych zaburzeniach osobowości i są powodem, by poszukać wsparcia u specjalisty, który pomoże zrozumieć te złożone odczucia.
Diagnoza i leczenie zaburzeń osobowości w Polsce
Jeśli te sygnały rezonują z Twoimi doświadczeniami lub obawami dotyczącymi kogoś bliskiego, kolejnym krokiem jest zrozumienie, jak wygląda proces diagnozy i jakie metody leczenia są dostępne w Polsce. Pamiętaj, że samodzielna diagnoza jest zawsze niewystarczająca i może być szkodliwa. Profesjonalna ocena jest kluczowa.
Krok pierwszy: Jak psychiatra lub psycholog stawia diagnozę?
Proces diagnostyczny zaburzeń osobowości w Polsce jest złożony i wymaga doświadczenia. Diagnozę stawia lekarz psychiatra lub wykwalifikowany psycholog-diagnosta. Nie jest to jednorazowa wizyta, lecz zazwyczaj seria spotkań. Proces opiera się na szczegółowym wywiadzie klinicznym, podczas którego specjalista zbiera informacje o historii życia pacjenta, jego relacjach, wzorcach zachowań, myślach i emocjach. Ważna jest również obserwacja zachowania pacjenta podczas sesji. Często wykorzystuje się standaryzowane narzędzia psychologiczne, takie jak testy osobowości (np. MMPI-2) czy ustrukturyzowane wywiady kliniczne (np. SCID-5-PD, oparty na kryteriach DSM-5). Chcę podkreślić, że autodiagnoza na podstawie informacji z internetu jest niewiarygodna i potencjalnie szkodliwa; zawsze należy szukać profesjonalnej pomocy.
Psychoterapia jako fundament leczenia: Które podejścia są najskuteczniejsze?
Niezmiennie, długoterminowa psychoterapia jest podstawową i najskuteczniejszą metodą leczenia zaburzeń osobowości. To proces, który pozwala pacjentowi zrozumieć swoje wzorce myślenia i zachowania, nauczyć się nowych strategii radzenia sobie oraz budować zdrowsze relacje. W zależności od rodzaju zaburzenia i indywidualnych potrzeb pacjenta, stosuje się różne nurty terapeutyczne:
- Terapia psychodynamiczna: Skupia się na nieświadomych konfliktach i wczesnych doświadczeniach, które ukształtowały obecne wzorce osobowości.
- Terapia poznawczo-behawioralna (CBT): Pomaga identyfikować i zmieniać nieadaptacyjne schematy myślenia i zachowania. W jej ramach często stosuje się terapię schematów, która jest szczególnie skuteczna w pracy z głęboko zakorzenionymi wzorcami.
- Terapia dialektyczno-behawioralna (DBT): Jest to podejście stworzone specjalnie dla osób z osobowością borderline, skupiające się na regulacji emocji, tolerancji dystresu, skuteczności interpersonalnej i uważności.
Wybór odpowiedniego nurtu jest zawsze kwestią indywidualną i powinien być omówiony ze specjalistą.
Przeczytaj również: Osobowość schizoidalna: objawy wycofania i chłodu. Jak ją rozpoznać?
Czy leki mogą pomóc? Rola farmakoterapii we wspomaganiu terapii
Rola farmakoterapii w leczeniu zaburzeń osobowości jest specyficzna. Ważne jest, aby zrozumieć, że leki są stosowane wspomagająco, a nie jako główna metoda leczenia samego zaburzenia osobowości. Nie ma "leku na osobowość". Farmakoterapia ma na celu łagodzenie objawów towarzyszących, które często występują u osób z zaburzeniami osobowości, takich jak silny lęk, depresja, wahania nastroju, impulsywność czy myśli samobójcze. Leki mogą pomóc ustabilizować stan emocjonalny pacjenta, co z kolei ułatwia mu efektywną pracę podczas psychoterapii. Decyzję o włączeniu farmakoterapii zawsze podejmuje lekarz psychiatra, indywidualnie dopasowując leki do potrzeb pacjenta.

