Często myślimy o depresji wyłącznie w kategoriach smutku, apatii czy utraty radości życia. Tymczasem ta podstępna choroba ma znacznie szerszy wymiar, manifestując się również licznymi, często niezrozumiałymi dla pacjenta, objawami fizycznymi. Jeśli doświadczasz niewyjaśnionych dolegliwości bólowych, chronicznego zmęczenia lub innych uporczywych objawów cielesnych i zastanawiasz się nad ich potencjalnym związkiem ze zdrowiem psychicznym, ten artykuł jest dla Ciebie. Moim celem jest dostarczenie rzetelnej wiedzy, która pomoże Ci zidentyfikować problem, zrozumieć go i podjąć odpowiednie kroki diagnostyczne oraz terapeutyczne.
Fizyczne objawy silnej depresji jak ciało sygnalizuje cierpienie psychiczne?
- Fizyczne objawy depresji występują u 70-95% pacjentów i często są jedynym powodem szukania pomocy, maskując chorobę.
- Najczęściej zgłaszane dolegliwości to przewlekłe bóle (głowy, pleców, mięśni), chroniczne zmęczenie, zaburzenia snu, problemy trawienne oraz zmiany apetytu i wagi.
- Mechanizmy powstawania objawów somatycznych obejmują zaburzenia neuroprzekaźnictwa (np. serotoniny, noradrenaliny), rozregulowanie osi stresu i przewlekły stan zapalny.
- Depresja maskowana to forma, w której objawy psychiczne są słabo wyrażone, a dominują dolegliwości fizyczne, co utrudnia diagnozę.
- Skuteczne leczenie depresji (farmakoterapia, psychoterapia) prowadzi do ustąpienia lub znacznego złagodzenia objawów fizycznych.
To nie tylko smutek: jak zrozumieć związek między psychiką a ciałem
Depresja to choroba, która wykracza daleko poza sam smutek czy obniżony nastrój. To złożone schorzenie ogólnoustrojowe, które dotyka całego organizmu, manifestując się licznymi objawami fizycznymi. Z moich obserwacji i danych medycznych wynika, że duży odsetek pacjentów, bo aż 70-95%, zgłasza dolegliwości somatyczne, które często są pierwszym i jedynym powodem szukania pomocy medycznej. Mechanizmy powstawania tych objawów są złożone. Obejmują one przede wszystkim zaburzenia neuroprzekaźnictwa w mózgu, zwłaszcza niedobory serotoniny i noradrenaliny, które odgrywają kluczową rolę nie tylko w regulacji nastroju, ale także w percepcji bólu. Dodatkowo, depresja często wiąże się z rozregulowaniem osi stresu (podwyższony poziom kortyzolu) oraz przewlekłym stanem zapalnym niskiego stopnia w organizmie, co również może prowadzić do różnorodnych dolegliwości fizycznych.
Depresja maskowana: kiedy ból fizyczny staje się głównym objawem choroby?
Jedną z najbardziej podstępnych form depresji jest tak zwana depresja maskowana. W tym przypadku objawy psychiczne, takie jak smutek czy anhedonia (niezdolność do odczuwania przyjemności), są słabo wyrażone lub wręcz niewidoczne. Na pierwszy plan wysuwają się natomiast dolegliwości fizyczne, które stają się głównym powodem cierpienia i szukania pomocy. Pacjenci z depresją maskowaną często przez lata odwiedzają gabinety różnych specjalistów kardiologów, gastrologów, neurologów przechodząc szereg badań, które nie wykazują żadnych organicznych przyczyn ich dolegliwości. To błędne koło frustracji i niezrozumienia, które może trwać długo, zanim ktoś w końcu zasugeruje konsultację psychiatryczną. Rozpoznanie depresji maskowanej jest kluczowe, ponieważ tylko odpowiednie leczenie psychiatryczne może przynieść ulgę zarówno w cierpieniu psychicznym, jak i fizycznym.
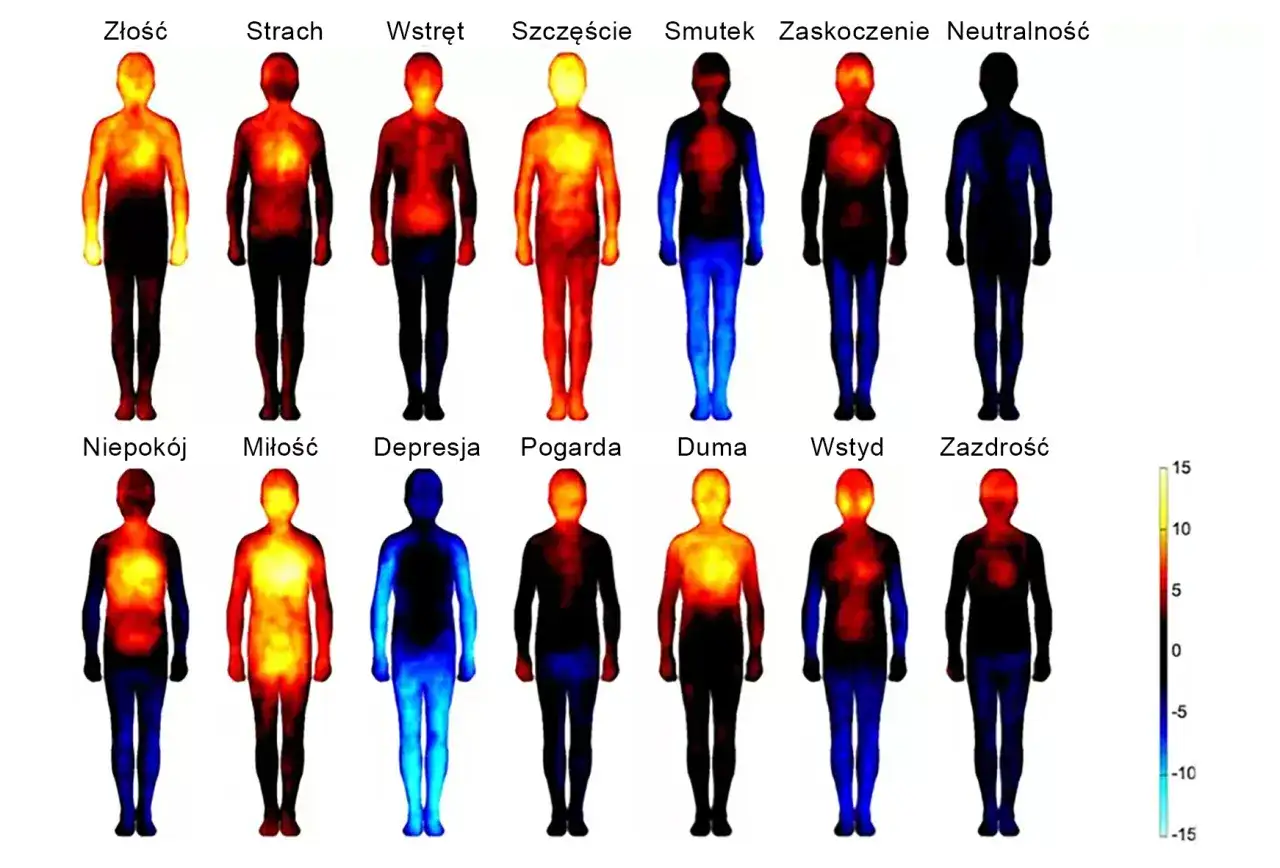
Ból, którego nie widać na prześwietleniu: dolegliwości bólowe w depresji
Uporczywe bóle głowy i migreny: dlaczego depresja dosłownie "wchodzi na głowę"?
Przewlekłe bóle głowy, w tym migreny, są jednymi z najczęściej zgłaszanych objawów somatycznych u osób z depresją. Nie jest to przypadek. Depresja i bóle głowy mają wspólne szlaki neurologiczne, zwłaszcza te związane z neuroprzekaźnikami takimi jak serotonina i noradrenalina. Kiedy poziom tych substancji jest zaburzony, cierpi nie tylko nasz nastrój, ale również zdolność organizmu do regulowania odczuwania bólu. Pacjenci często opisują ten ból jako uciskający, ciągły, a czasem pulsujący, który dodatkowo potęguje poczucie wyczerpania i beznadziei.
Bóle pleców, mięśni i stawów: gdy całe ciało odczuwa ciężar psychiczny
Uporczywe bóle pleców, mięśni, stawów i kończyn to kolejne, bardzo częste dolegliwości, które obserwuję u osób z depresją. Nie są to bóle wynikające z urazów czy chorób zwyrodnieniowych (choć te mogą współistnieć), ale raczej odzwierciedlenie ogromnego obciążenia psychicznego i cierpienia, które dosłownie "wchodzi w ciało". Ciało reaguje na chroniczny stres i napięcie, co prowadzi do napięcia mięśniowego, sztywności i bólu, który może być rozlany lub lokalizować się w konkretnych miejscach. To tak, jakby całe ciało niosło ciężar niewypowiedzianego smutku i frustracji.
Ból w klatce piersiowej i kołatanie serca: jak odróżnić lęk od problemów kardiologicznych?
Kołatanie serca, duszności i bóle w klatce piersiowej to objawy, które zawsze budzą niepokój i słusznie skłaniają do wizyty u kardiologa. I słusznie, bo zawsze należy wykluczyć przyczyny kardiologiczne. Jednak po ich wykluczeniu, często okazuje się, że mają one podłoże psychogenne, będąc manifestacją silnego lęku i napięcia towarzyszącego depresji. Pacjenci opisują je jako ucisk, kłucie, pieczenie, a nawet wrażenie "ściskania" serca. To bardzo realne i przerażające odczucia, które mogą znacząco obniżać jakość życia, prowadząc do unikania aktywności i pogłębiania izolacji.
Ciągłe zmęczenie i brak energii: gdy brakuje sił na wszystko
Syndrom chronicznego wyczerpania: gdy sen nie przynosi odpoczynku
Chroniczne zmęczenie i brak energii to jedne z najbardziej wyniszczających objawów depresji. Nie jest to zwykłe zmęczenie, które mija po dobrze przespanej nocy. To uczucie głębokiego, wszechogarniającego wyczerpania, które nie ustępuje po odpoczynku i towarzyszy choremu przez cały dzień. Prowadzi do apatii, braku motywacji i poczucia, że nawet najprostsze czynności są ponad siły. Pacjenci często mówią, że "nie mają siły żyć", a ich organizm jest jakby "wyłączony".Spowolnienie psychoruchowe: kiedy najprostsze czynności stają się ogromnym wysiłkiem
Spowolnienie psychoruchowe to kolejny charakterystyczny objaw depresji, który manifestuje się zarówno w sferze fizycznej, jak i psychicznej. Osoby dotknięte depresją wykonują czynności znacznie wolniej, ich ruchy są ociężałe, mowa staje się spowolniona, a reakcje opóźnione. Nawet najprostsze codzienne czynności, takie jak wstanie z łóżka, ubranie się, przygotowanie posiłku czy umycie zębów, stają się ogromnym wysiłkiem i wyzwaniem, pochłaniającym resztki energii. To sprawia, że funkcjonowanie w społeczeństwie staje się niezwykle trudne.
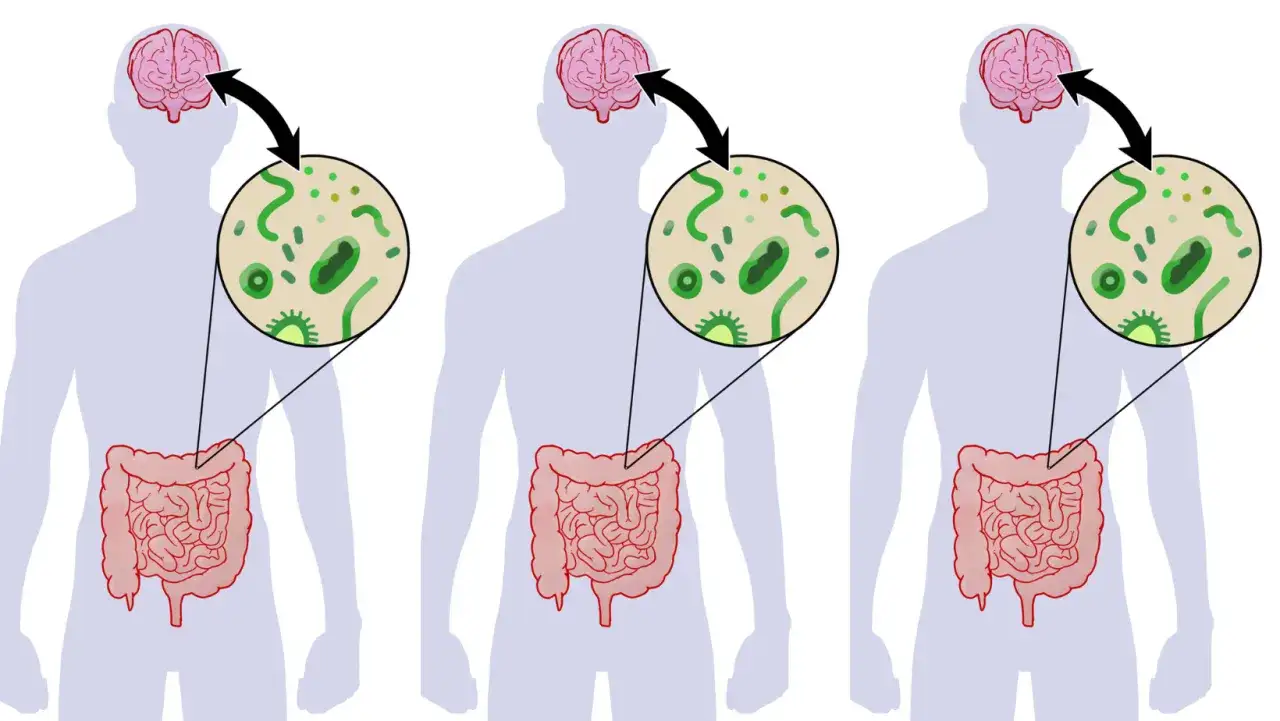
Gdy żołądek odmawia posłuszeństwa: problemy trawienne
Oś jelito-mózg: jak stan mikrobioty wpływa na Twój nastrój?
Coraz więcej badań potwierdza istnienie silnego połączenia między jelitami a mózgiem, nazywanego osią jelito-mózg. To fascynujące odkrycie zmienia nasze postrzeganie zdrowia psychicznego. Okazuje się, że 90-95% serotoniny, kluczowego neuroprzekaźnika wpływającego na nastrój, jest produkowane właśnie w jelitach! To oznacza, że stan naszej mikrobioty jelitowej, czyli bilans "dobrych" i "złych" bakterii, ma bezpośredni wpływ na nasze samopoczucie psychiczne. Zaburzenia w tej osi mogą prowadzić do problemów trawiennych, które z kolei pogłębiają objawy depresji.
Bóle brzucha, wzdęcia, zaparcia: czy to zespół jelita drażliwego, czy objaw somatyczny?
Problemy z układem pokarmowym są niezwykle częste u osób z depresją. Bóle brzucha, nudności, wzdęcia, zaparcia czy biegunki to typowe dolegliwości, które często są mylone z zespołem jelita drażliwego (IBS). I choć IBS może współistnieć z depresją, to w wielu przypadkach te objawy są bezpośrednią manifestacją choroby psychicznej. Stres i lęk związane z depresją mają ogromny wpływ na funkcjonowanie układu trawiennego, prowadząc do jego rozregulowania. Pacjenci często krążą między gastrologami, szukając ulgi, zanim ktoś wskaże na psychiczne podłoże ich dolegliwości.Nagła utrata apetytu lub wilczy głód: jak depresja wpływa na relacje z jedzeniem?
Depresja znacząco wpływa na nasze relacje z jedzeniem, co może objawiać się na dwa skrajne sposoby. Z jednej strony, wielu pacjentów doświadcza nagłej utraty apetytu, co prowadzi do znacznego chudnięcia. Jedzenie przestaje sprawiać przyjemność, staje się obojętne, a czasem wręcz odrzucające. Z drugiej strony, u niektórych osób pojawia się tzw. "wilczy głód", często skierowany na słodycze i wysokokaloryczne produkty, co skutkuje przybieraniem na wadze. To próba kompensacji braku przyjemności w innych sferach życia, ale niestety, zazwyczaj prowadzi do pogorszenia samopoczucia i poczucia winy.
Niespokojne noce i wyczerpujące dni: zaburzenia snu
Bezsenność i wczesne pobudki: dlaczego mózg nie pozwala odpocząć?
Bezsenność jest jednym z najbardziej powszechnych i uciążliwych objawów depresji. Pacjenci często mają trudności z zasypianiem, ale jeszcze bardziej charakterystyczne dla depresji są wczesne pobudki rano, często o 3:00-4:00 nad ranem, z niemożnością ponownego zaśnięcia. Te godziny często są najtrudniejsze, wypełnione lękiem, ruminacjami i poczuciem beznadziei. Mózg, zamiast odpoczywać, pracuje na najwyższych obrotach, nie pozwalając na regenerację i pogłębiając uczucie chronicznego zmęczenia w ciągu dnia. To błędne koło, które dodatkowo wyniszcza organizm i psychikę.
Hipersomnia: kiedy ucieczka w sen staje się objawem depresji atypowej
Choć bezsenność jest bardziej typowa dla depresji, u niektórych pacjentów obserwujemy zjawisko przeciwne hipersomnię, czyli nadmierną senność. Jest to szczególnie charakterystyczne dla tzw. depresji atypowej. Osoby te odczuwają nieustanną potrzebę snu, potrafią spać po 10-12 godzin na dobę, a mimo to budzą się niewyspane i zmęczone. Sen staje się dla nich formą ucieczki od rzeczywistości, ale nie przynosi prawdziwego odpoczynku ani regeneracji. To równie wyniszczający objaw, który utrudnia codzienne funkcjonowanie i izoluje od świata.
Inne nieoczywiste sygnały, które wysyła ciało
Spadek libido i problemy w sferze seksualnej
Depresja często uderza w sferę intymną, prowadząc do znacznego spadku libido i utraty zdolności do odczuwania przyjemności seksualnej. To może być bardzo frustrujące i obciążające dla pacjentów oraz ich partnerów. Brak zainteresowania seksem, anhedonia seksualna i problemy z osiągnięciem satysfakcji są częstymi, choć rzadko omawianymi, objawami depresji. Wpływają one negatywnie na relacje i poczucie własnej wartości, pogłębiając cierpienie.
Zawroty głowy, pogorszenie widzenia i uczucie zimna
Wśród mniej oczywistych, ale równie realnych objawów fizycznych depresji, mogę wymienić zawroty głowy, które mogą być bardzo dezorientujące i niepokojące. Niektórzy pacjenci zgłaszają również pogorszenie widzenia, zwłaszcza trudności w postrzeganiu kontrastu, co może wpływać na codzienne funkcjonowanie. Innym intrygującym objawem jest uczucie ciągłego zimna, nawet w ciepłych pomieszczeniach. Te dolegliwości, choć na pierwszy rzut oka niezwiązane z psychiką, często ustępują wraz z poprawą stanu psychicznego.
Jak depresja wpływa na wygląd i kondycję skóry?
Choć może się to wydawać zaskakujące, depresja może wpływać nawet na kondycję skóry. Jednym z możliwych objawów somatycznych jest uporczywe swędzenie skóry, które nie ma wyraźnej przyczyny dermatologicznej. Jest to często związane z ogólnym stanem zapalnym w organizmie oraz zaburzeniami neuroprzekaźników, które wpływają na receptory skórne. Ciało i psychika są ze sobą nierozerwalnie połączone, a skóra, jako największy organ, często odzwierciedla wewnętrzne napięcia i cierpienie.

Od diagnozy do działania: jak przerwać błędne koło cierpienia?
Do jakiego lekarza się udać, gdy podejrzewasz u siebie fizyczne objawy depresji?
Jeśli podejrzewasz u siebie fizyczne objawy depresji, pierwszym krokiem powinno być zawsze udanie się do lekarza rodzinnego. To on przeprowadzi wstępną diagnostykę, zleci podstawowe badania krwi i moczu, a w razie potrzeby skieruje do odpowiednich specjalistów (np. kardiologa, gastrologa), aby wykluczyć organiczne przyczyny Twoich dolegliwości. Jeśli wszystkie badania wyjdą prawidłowo, a objawy fizyczne nadal będą się utrzymywać, lekarz rodzinny powinien zasugerować konsultację z psychiatrą lub psychoterapeutą. Pamiętaj, że nie ma w tym nic wstydliwego szukanie pomocy to oznaka siły i troski o własne zdrowie.Dlaczego leczenie psychiatryczne pomaga zwalczyć ból fizyczny?
Skuteczne leczenie depresji, zarówno farmakoterapia, jak i psychoterapia, prowadzi do ustąpienia lub znacznego złagodzenia objawów fizycznych. To nie magia, a nauka! Leki przeciwdepresyjne, zwłaszcza te o podwójnym mechanizmie działania (wpływające na serotoninę i noradrenalinę), wykazują również silne działanie przeciwbólowe. Dzieje się tak, ponieważ te same neuroprzekaźniki, które regulują nastrój, są zaangażowane w modulację odczuwania bólu w ośrodkowym układzie nerwowym. Poprawa równowagi neurochemicznej w mózgu przekłada się więc bezpośrednio na zmniejszenie intensywności bólu fizycznego, chronicznego zmęczenia i innych dolegliwości somatycznych.
Terapia, farmakologia, styl życia: kompleksowe podejście do odzyskania zdrowia
Odzyskanie zdrowia w przypadku depresji, zwłaszcza tej z dominującymi objawami fizycznymi, wymaga kompleksowego podejścia. Nie ma jednej magicznej pigułki, ale połączenie kilku elementów daje najlepsze rezultaty:
- Psychoterapia: Pomaga zrozumieć mechanizmy choroby, nauczyć się radzenia sobie ze stresem, zmienić negatywne schematy myślenia i odbudować poczucie sprawczości.
- Farmakoterapia: Leki przeciwdepresyjne, dobrane indywidualnie przez psychiatrę, pomagają przywrócić równowagę neurochemiczną w mózgu, co jest kluczowe dla złagodzenia zarówno objawów psychicznych, jak i fizycznych.
- Zmiany w stylu życia: Regularna aktywność fizyczna, zdrowa, zbilansowana dieta (szczególnie wspierająca mikrobiotę jelitową), odpowiednia higiena snu i techniki relaksacyjne (np. mindfulness) są nieocenionym wsparciem w procesie leczenia i powrotu do pełnego zdrowia.

